特に増えているのが「食道にただれや炎症がないのに、逆流性食道炎と同じ症状がある」ものです。そのため、今は胸やけが起こる病気を「胃食道逆流症」と総称し、その中でただれが起こるタイプと起こらないタイプに分類しています。【解説】荒川哲男(大阪市立大学学長・医学博士)
解説者のプロフィール

荒川哲男(あらかわ・てつお)
大阪市立大学学長。医学博士。元・一般社団法人全国医学部長病院長会議会長。元・日本消化管学会理事。カリフォルニア大学アーバイン校特別客員教授。消化器内科の専門医で、機能性ディスペプシアの権威。『機能性ディスペプシアー日本人に適した診療を求めてー』(フジメディカル出版)など、消化器内科に関する専門書の監修書、編著も多い。一般向けの書籍に『あなたの主治医が名医に変わる本』(マキノ出版。佐藤綾子氏との共著)がある。絵画や料理にも造詣が深い。
▼てつおの部屋(HP)
逆流性食道炎とは
年齢を問わず患者数が増えている
胸やけや、胸の真ん中付近に不快感がある、酸っぱいものや苦いものがこみ上げてくる、のどがつかえる感じがする──これらの症状は、胃の中にある胃液が食道から逆流して起こる「逆流性食道炎」が原因かもしれません(現在では「びらん性胃食道逆流症」と病名が変わりました)。
逆流性食道炎は、もともとは肉食が多い欧米に多い病気で、日本の罹患率は1980年代で成人の2〜3%でした。当時の患者の多くは50歳以上、ほとんどは60〜70代でした。
しかし、1990年以降、患者数が急増し、今では成人の約10%が逆流性食道炎とされています。最近は高齢者だけではなく若い人でもよく発症するようになり、年齢を問わず増加しています。
では、逆流性食道炎とは、どのような病気なのでしょうか。
逆流性食道炎の主な症状
胃の内容物が逆流して食道を傷つける
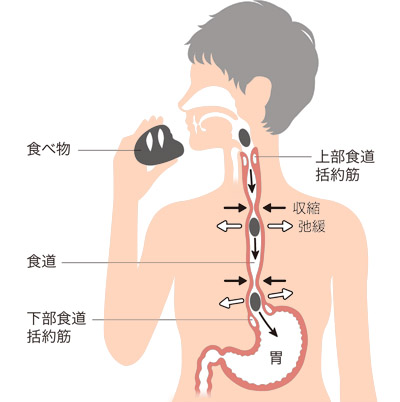
食べ物は食道を通って胃に送られる
口に入った食べ物は、上部食道括約筋が開いて食道に入り、収縮と弛緩をくり返すぜん動運動で下に運ばれていく。最終的には胃の手前にある下部食道括約筋(普段は閉じている)が開き、胃に入る。
私たちが食べたり飲んだりした物を飲み込むと、食道の一番下にある下部食道括約筋が開いて、食べ物が胃に入ります。
この括約筋は、通常は、胃の内容物が逆流しないよう閉じています。ところが、なんらかの理由でこの括約筋がゆるみ、物を食べるとき以外も開いてしまうと、胃の内容物が逆流して上がってきてしまいます。
逆流してきた内容物の中には、胃で分泌された胃酸があります。胃酸は食べ物を溶かす非常に強い酸なので、この胃酸が逆流すると食道が傷ついてしまいます。これが、逆流性食道炎と呼ばれる病気です。
逆流性食道炎の代表的な症状は、次の三つです。
(1)胸やけ
(2)呑酸
(3)胸痛
まずは(1)の胸やけについてです。胸やけの胸とは、胸の真ん中あたりを指します。胸骨の一番下の出っ張りより上の辺りで胸が熱くなったり、チリチリと焼ける感じがしたりします。
みぞおち辺りがもたれる症状を胸やけと訴える患者さんがいますが、これは間違いです。このような症状は、胃の不快な症状が慢性的に続く機能性ディスペプシアや胃がんの症状です。胸やけという言葉を正しく使わないと、胃食道逆流症と誤解されるので注意してください。
(2)の呑酸は、胃から何かがこみ上げてくる状態です。酸っぱいもの(胃液)や苦いもの(胆汁)が口やのどにまで逆流して、のどの奥が焼けるような感覚になります。
(3)の胸痛は、胸が締めつけられるように痛みます。心筋梗塞(心臓の血管が詰まって起こる病気)と症状が似ています。これは、心臓ではなく食道が締めつけられて起こる痛みです。一般人には区別がつかないので、すぐに受診してください。
また、食べ物がのどに引っかかるようなつかえ感を訴える患者さんや、声がかすれる、セキが止まらないといった症状を訴える患者さんもいます。
増加する「胃食道逆流症」
粘膜の傷害がないのに症状が出るタイプが増加
先ほど、逆流性食道炎は増加の一途をたどっているとお話ししましたが、特に増えているのが「食道にただれ(粘膜障害)や炎症がないのに、逆流性食道炎と同じ症状がある」ものです。
正確にいえば、炎症がないので、逆流性食道炎ではありません。そのため、今は胸やけが起こる病気を「胃食道逆流症」と総称し、その中でただれが起こるタイプと起こらないタイプに分類しています。
その理由は、どちらのタイプも「胸やけが強い」ほど、QOL(生活の質)が低下するからです。それぞれ特徴があるので、見ていきましょう。
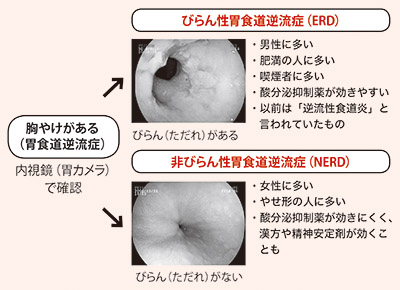
(1)びらん性胃食道逆流症(ERD:アード)
びらんとは、ただれという意味です。胃液が逆流して、食道にただれが起こるタイプの胃食道逆流症で、一般に逆流性食道炎といわれるものです。高齢者や男性、肥満の人、喫煙者に多いという特徴があります。
(2)非びらん性胃食道逆流症(NERD:ナード)
胸やけなどの逆流性食道炎と思われる症状があっても、内視鏡(胃カメラ)での検査で明らかなただれが認められないタイプです。女性ややせ形の人に多くみられます。
ストレスなどで神経が過敏になっていると、ごく少量の胃酸の逆流が刺激となって、あるいは胃酸が全く逆流していないにも関わらず、胸やけを感じるタイプです。
胃食道逆流症であると診断がつけば、症状に応じて薬が処方されたり、生活改善をするように指導されたりします。
胃食道逆流症の治療
治療の基本は、胃酸の分泌を抑える薬(酸分泌抑制薬)を用いた薬物療法になります。
酸分泌抑制薬には「プロトンポンプ阻害薬(PPI)」と「H2受容体拮抗薬(H2ブロッカー)」の2種類があり、より効果があるのはPPIです。H2ブロッカーで様子を見て、効きにくいようならPPIに移行する、ということもありますし、症状が強いようならPPIから始める場合もあります。
特にERDは薬物治療が効きやすく、酸分泌抑制薬で胸やけや逆流といった症状を改善させることが可能です。
ただし、薬を飲まなくなると、症状が再発しがちです。ですから、薬を飲みながら逆流の原因を減らすよう心がけることが大切です。そうすれば、再発を防ぐことができます。ERDは生活習慣が大切といわれるゆえんです。
一方のNERDは、酸分泌抑制薬が効きにくいという特徴があります。NERDはストレスなどの心因的要素が原因となっていることも多く、漢方薬や精神安定剤で症状が改善されることも珍しくありません。
胃食道逆流症の2つのタイプ
命には関わらないが症状の不快さは深刻
ERDでもNERDでも、がん化や出血などの合併症がない限り、胃食道逆流症は命に関わる悪性の病気ではありません。ですが、その不快な症状から生活の質が著しく低下します。
代表的なものが、睡眠障害です。寝ているときに胃酸の逆流が起こって目が覚めたり、不快感で熟睡が妨げられたりすることが多いのです。
さらに、睡眠が十分に取れていないと、胃食道逆流症の症状がひどくなることも、研究で明らかになっています。
また、胸やけや呑酸、胸痛があれば、日常生活に支障が出ても不思議ではありません。
体調が悪ければ集中力も低下します。胸やけでおいしく食事ができなければ、気分も落ち込みます。うつ状態を引き起こし、仕事を休まざるを得なくなったり、外出もままならなかったりすることもあるでしょう。
また、食欲不振できちんと食事がとれなくなると、低栄養になる可能性もあります。低栄養は、心身両面に悪影響を与えます。胃食道逆流症の患者さんの生活の質の低下の度合いは、意外なほど大きいのです。
最初のうちはたかが胸やけと我慢してしまいがちなのが、この病気です。ぜひご自身の気になる症状や生活習慣の改善に目を向けてみてください。
初期症状では「我慢できる」がゆえに放置してしまいがち
逆流性食道炎などの胃食道逆流症の代表的な症状は、(1)胸やけ、(2)呑酸、(3)胸痛と前項でお話ししました。
一方で、(1)~(3)のような典型的な症状ではないものの、慢性的なセキやぜんそく、声枯れといった呼吸器や咽喉の症状が見られることもあります。アメリカの元大統領ビル・クリントン氏が現役時代に声がかすれていたのも、実は胃食道逆流症のためだったと言われています。
こうした非典型的な症状だと、患者さんはまさか胃や食道に問題があるとは思わず、呼吸器内科や耳鼻咽喉科の受診を考えます。しかし、胃酸が上がってくるために起こる症状ですから、そこを見極められずに処方された薬では、症状は改善しません。
典型的、非典型的いずれにしても、胃食道逆流症の初期症状に共通しているのは「我慢できる」という点です。
不快であっても我慢できなくはない。そのために放置する人が多く、いよいよ我慢できなくなって受診したときには重症化して、すでに重大なただれやバレット腺がんになっていることも少なくありません。
放置すると深刻な合併症につながることも
たかが胸やけされど胸やけ
私は講演会などで胃食道逆流症、特にERD(逆流性食道炎)のことを話すとき、「たかが胸やけ、されど胸やけ」という言い方をします。たかが胸やけと放置すると、次のような深刻な合併症につながることがあるためです。
(1)出血
食道が胃酸で慢性的に刺激を受けて炎症が進むと、重症の潰瘍(重度のただれ)になることがあり、食道から出血することもあります。
(2)食道の狭窄
傷やただれが治るときに「縮み」が起こります。これがくり返されると、食道が細くなり、最後には食べ物が通らなくなってしまいます。
(3)がんの発生頻度の増加
炎症の起きた食道の粘膜(扁平上皮)が、胃と同じ粘膜に置き換わる「バレット粘膜」になると、食道腺がんの発生頻度が高くなります。
一方、症状が軽度なうちに治療を始めれば改善は早く、食道の炎症を抑えて、重症化を防ぐことが可能です。
特に今まで一度も内視鏡検査(胃カメラ)を受けたことがない人は、ぜひ一度、内視鏡検査を受けてください。
そこで胃食道逆流症と診断されても、適切な治療と生活習慣の改善で、快適な生活を取り戻すことができます。
胃食道逆流症のチェックリスト
今現在、「胃食道逆流症かもしれない」「症状はないけど気になる」と思う人は、まずは下の自己診断リストをチェックしてみましょう。
合計点数が8点以上なら、胃食道逆流症の可能性があると考えられます。その場合は一度、医療機関を受診することをお勧めします。
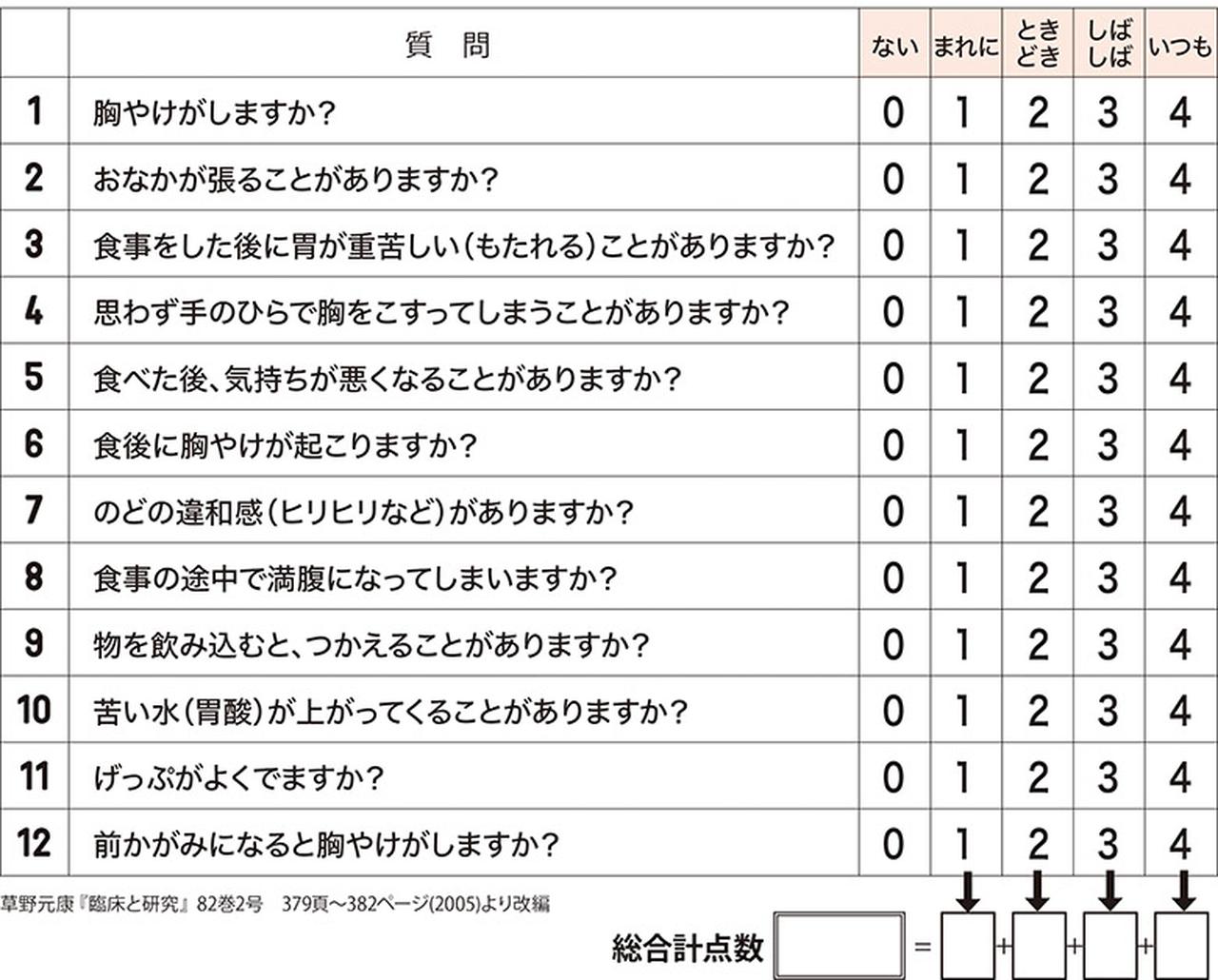
8点以上は胃食道逆流症の疑いあり。一度受診を!
似た症状の別の病気が見つかることもある
自覚症状のある人に受診を勧めるのは、胃食道逆流症の適切な治療が受けられるからだけではなく、症状の似た別の病気の発見につながることもあるからです。
胸やけや呑酸などの症状は、十二指腸潰瘍や、食道のがんや感染症などの病気でも起こります。また、のどがつかえる感じは、食道がんでもよくある症状です。
胸が締めつけられるように痛いというのは、心臓の血管が詰まる狭心症や心筋梗塞でも起こります。
また、ごくまれにですが、食べ物を飲み込んでも食道の括約筋が開かない「食道アカラシア」という病気が見つかることもあります。この病気も、症状は胃食道逆流症と似ています。
内視鏡検査は、こうした胃食道逆流症と似た症状を持つ病気との鑑別にも有効なのです。
内視鏡検査で炎症が見られず、非びらん性胃食道逆流症(NERD)が疑われる場合は、通常は胃酸を抑える薬を服用してみて判断します。
この薬が効いて症状が改善すれば、胃酸の刺激によって症状が起こっていたということです。そうでなければ、胃酸の逆流以外の原因が疑われ、心因的な原因がまず考えられます。
いずれにしても、気になる人はまずは受診してください。くり返しますが「たかが胸やけ、されど胸やけ」なのです。
まずはかかりつけ医に相談
高齢者に多い「何はともあれ大病院」
どんな病気にもいえることですが、胃食道逆流症(逆流性食道炎などの総称)も早期発見、早期治療が重要です。
この記事を読んで心当たりがある人、上掲のチェックリストで高得点だった人、これまで胃カメラの検診を受けていない人は、一度ぜひ病院に行ってください。
胃食道逆流症と思われる症状に対応しているのは、内科、消化器内科、胃腸科です。症状に応じて薬が処方されたり、必要に応じて胃カメラで炎症の有無を確認したりと、適した治療が行われるはずです。
ところで、受診となると、なんでもかんでも大きな病院という人がよくいます。特に高齢者にその傾向が見られます。
しかし、大学病院や有名病院の医師より、近所のかかりつけ医のほうが、親近感を持って腹を割った話ができると感じている人は多いのではないでしょうか。それが病気や症状の改善に結びつくこともあるのです。
患者さんの中には、「かかりつけ医は専門の医師ではないから、ちゃんと診てもらえないのではないか」と思う人もいるかもしれませんが、そうではありません。
日本の医療は全体のレベルが高い上に、診療所(クリニック)の医師は全身を診て病気を判断する知識と経験を備えており、必要に応じて専門医に紹介してくれます。
以下に、よいかかりつけ医の条件を挙げてみました。
・気兼ねなくなんでも相談できる
・わかりやすく説明してくれる
・家族ぐるみで診てもらえる
・必要に応じて大学病院や専門医に速やかに紹介してくれる
特に、胃食道逆流症の治療では、問診が重視されます。最近は待合中に問診票に記入してもらう医療機関も増えてきましたが、口頭での問診は、親近感があるほうがうまく答えられることもあります。
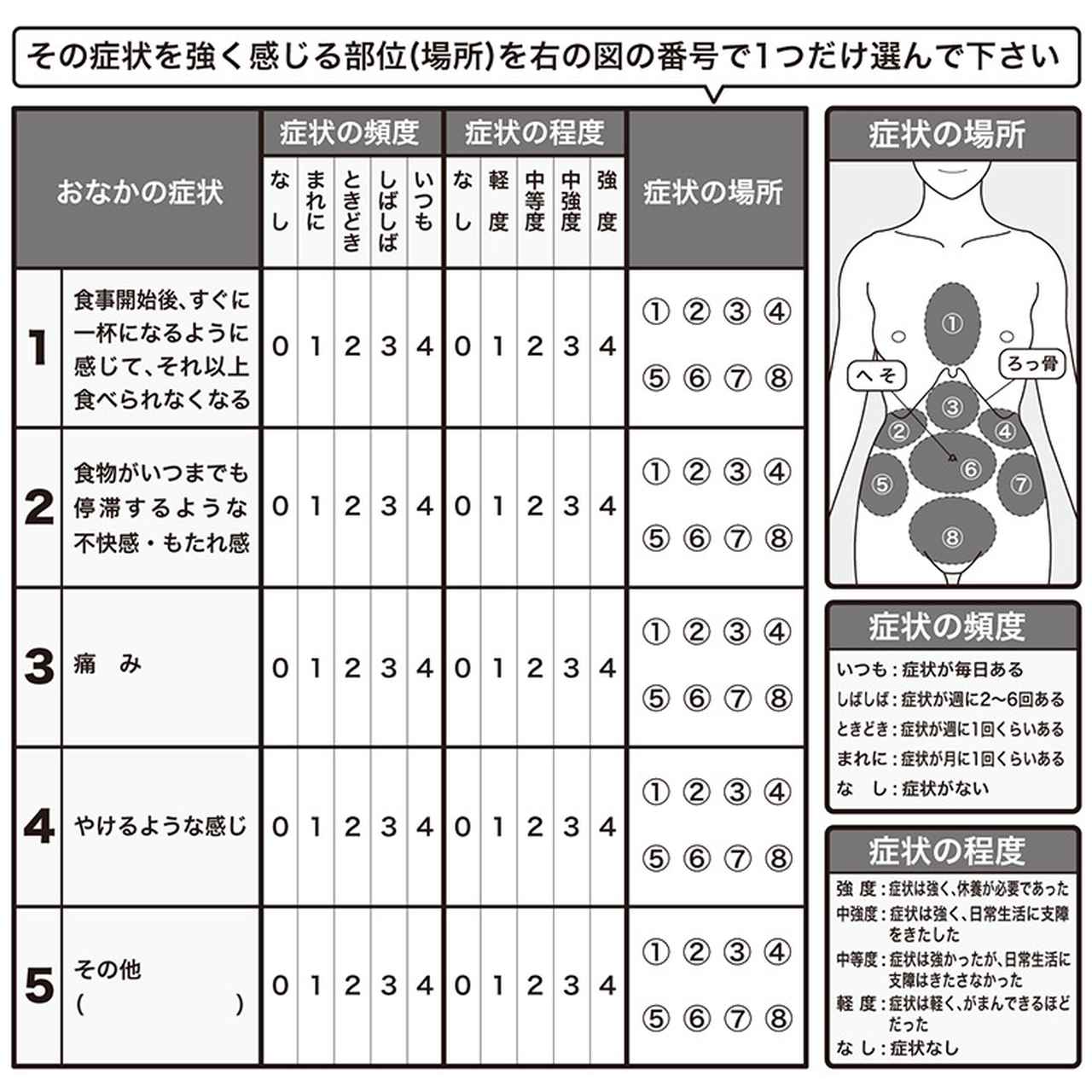
口頭でも問診票でも、症状がきちんと伝わる問診が、医師にとってもよい問診です。下の表は、私が学長を務めている大阪市立大学附属病院の消化器内科で、胃食道逆流症が疑われる方に診察時に書いていただいているチェックリストです。
こういうことを私たちは知りたく思っていますので、思い当たる症状とその度合い、症状がある場所などをメモしておいて伝えるのもよいでしょう。
健康手帳を作って自分の症状を書き込む
案外、ついこの間のことの記憶であってもあいまいなものです。それは、年を取ったらなおさらです。
普段から自分の「健康手帳」を作って、ごく簡単な言葉でいいので、「○月○日にこんな症状があった」「こんなことをしたらこんな症状が出た」とメモしておくことをお勧めします。医師も判断しやすく、治療に役立ちます。
また、自分の健康について、主治医には洗いざらい正直なことを話す癖をつけましょう。
お酒の量を少なめに報告したり、「たばこをやめます」と言って、実はやめていなかったり。自分が聞かされる情報が現状と全く違うものであれば、いくら名医でも診断を誤ることになります。正しい診断と治療のためにも、正直に話しましょう。
よりよい医療は、医師だけでなく、看護師や薬剤師、さまざまな医療スタッフによるチーム医療によって成り立ちます。そして、ほかならぬ患者さん自身もその一員、それも主役です。
投薬や手術だけで完全に治せる病気は、実は少数です。大部分の病気においては、患者さん自身が体調を整えることが治療の主軸です。
患者さんは、受け身になるのではなく、生活習慣の改善を積極的に行うなど、ぜひ主体的にこのチーム医療に取り組んでいただきたいと思います。

この記事は『安心』2019年9月号に掲載されています。

