慢性腎臓病の食事療法のポイントは、減塩・タンパク質制限・エネルギー確保だが、患者の病状やステージによって、内容が違ってくる。病状が進行すると、カリウムやリンの摂取制限も必要になる場合がある。この記事では、NHKの『ためしてガッテン』にも出演の腎臓病専門医・東北大学大学院医学系研究科の上月正博教授が、慢性腎臓病の腎機能をアップさせる食事療法について、やさしく解説する。
解説者のプロフィール

上月正博(こうづき・まさひろ)
東北大学大学院医学系研究科教授。
▼研究論文と専門分野(Google Scholar)
1956年、山形県生まれ。81年、東北大学医学部を卒業。メルボルン大学内科招聘研究員、東北大学医学部附属病院助手、同講師を経て、2000年、東北大学大学院医学系研究科障害科学専攻内部障害学分野教授、02年、東北大学病院リハビリテーション部長(併任)、08年、同障害科学専攻長(併任)、10年、同先進統合腎臓科学教授(併任)。日本腎臓リハビリテーション学会理事長、アジアヒューマンサービス学会理事長、日本リハビリテーション医学会副理事長、日本心臓リハビリテーション学会理事、日本運動療法学会理事、東北大学医師会副会長などを歴任。医学博士。リハビリテーション科専門医、腎臓専門医、総合内科専門医、高血圧専門医。「腎臓リハビリテーション」という新たな概念を提唱し、腎疾患や透析医療に基づく身体的・精神的影響を軽減させる活動に力を入れている。NHK『ためしてガッテン』などメディアへの出演も多数。
著書に『腎臓病は運動でよくなる!』などがある。
▼東北大学医学系研究科内部障害学分野(研究室)
▼日本腎臓リハビリテーション学会(ご挨拶)
食事療法で意識すべきことは?
食事療法の基本は、次の3つになります。
(1)減塩→できるだけ基準値内に摂取制限
(2)タンパク質→摂取不足にならないようにしながら制限
(3)エネルギー→適切な量を確保
いずれにせよ、食事療法は患者さんの年齢、性別、病状やステージ、合併している病気の種類などによって、内容が違ってきます。
そのため、必ず主治医や管理栄養士の指導のもとに行いましょう。
各ステージを通じて、第一に取り組まなければならないのが、減塩です。
塩分を摂りすぎると、体内の塩分濃度が過剰となり、それを排出させるために、腎臓の糸球体や尿細管に過剰な負担をかけます。また、高血圧を引き起こし、腎機能の低下を早める原因となります。
1日の食塩摂取量は6未満に抑えるのが理想的です。
とはいえ、塩分を減らすだけでは、食事が味気なくなるばかりです。いくつかアイデアを挙げますので、ぜひお試しください。
食材そのものの旨味を活かす
新鮮な食材には、その素材自体に旨味があります。調味料はほどほどにし、素材そのものが持つ味を楽しみましょう。
温かいものは温かいうちに、冷たいものは冷たいうちに食べるのがお勧めです。適温であれば、よりおいしく味わえるはずです。
だしを効かせる
だしを効かせて旨味を出すと、減塩でも料理をおいしくいただくことができます。
ただし、顆粒だしなどのインスタント食品には塩分が含まれているものが多いので、注意が必要です。
香辛料や香味野菜を利用する
コショウ、わさび、からし、カレー粉、山椒、唐辛子などの香辛料や、みつば、ねぎ、みょうが、しそ、しょうが、春菊などの香味野菜を利用しましょう。
また、レモンやゆずの果汁、酢などの酸味も上手に利用すると減塩できます。
減塩調味料を利用する
治療用特殊食品として、しょうゆやソース、みそなどの減塩調味料が販売されています。一般食品の調味料の代わりに利用するのもよいでしょう。
ただし、減塩調味料は、ナトリウムの代わりに塩化カリウムを多く含むことがあるため、注意が必要です。慢性腎臓病のかたは、カリウムを考慮した減塩調味料を選択すると安心です。
なお、薄口しょうゆというのは、色が薄い (淡い) ことから薄口といわれます。食塩含有量は濃口よりも多いので注意しましょう。
加工食品を頻繁に利用しない
加工食品、インスタント食品、レトルト食品などは使い勝手がよいため、つい頻繁に利用してしまいがちです。しかし、これらの食品は一般的に、塩分が多く含まれているため、使用する頻度や量に注意しましょう。
味つけは調理後に行う
肉や魚、野菜類などを、ゆでたり焼いたりするときには、調味料で下味をつけないようにします。調理後、料理の表面に味つけ(塩ふり)をすることで、味が感じやすくなり、結果的に、塩分を抑えることができます。
タンパク質を減らす際の注意点は?
タンパク質は、体の中で代謝されて尿素窒素に分解されます。タンパク質を摂りすぎると、尿素窒素が過剰となり、それを排出するために、腎臓の糸球体に過剰な負担がかかります。
また、腎機能が低下すると、増加した老廃物が体内に蓄積し、尿毒症を引き起こします。タンパク質の過剰摂取には注意が必要です。
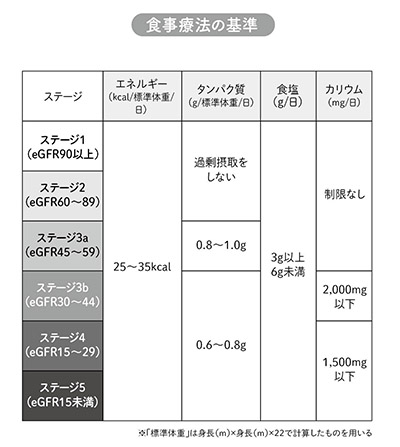
タンパク質を制限するときの目安は、次のような数値になります。
◆ステージ1・2→過剰な摂取をしない
◆ステージ3a→標準体重kgあたり0・8~1・0/日
◆ステージ3b・4・5→標準体重kgあたり0・6~0・8/日
なお、標準体重は、身長(m)×身長(m)×22として算出します。
例えば、ステージ3aで標準体重が50kgのかたであれば、タンパク質の摂取目安は1日40~50gとなります。
ただし、小児の慢性腎臓病の場合は、成長のことも考え、基本的にはタンパク質の制限を行いません。
タンパク質を制限する際のポイントは、「良質のタンパク質を摂取する」「タンパク質の減らしすぎにも注意する」の2つです。
タンパク質は、体を構成する重要な栄養素でもあります。制限を行ううえでも、必要量は確保しなければなりません。
同じ量のタンパク質でも、タンパク質の質が悪ければ、老廃物となって体内に蓄積されます。一方、質がよければ、効率よく体の構成成分となります。
つまり、タンパク質の制限を行う際には、タンパク質を単に控えるだけでなく、限られた量の中でも、できるだけ「良質なタンパク質」(肉・魚・卵・牛乳・乳製品類など)を選ぶことが重要です。
人体の構成のために必要なアミノ酸は20種類ほどありますが、その中でロイシン、イソロイシン、フェニルアラニン、トリプトファン、バリン、メチオニン、リジン、スレオニン、ヒスチジンの9種類は、体内でつくることができません。
そのため、食品からの摂取が不可欠となります。これらのアミノ酸を「必須アミノ酸」といいます。
この9種類の必須アミノ酸のバランスを数値化したものが、アミノ酸スコアです。その数値が100に近いほど、良質なタンパク質とされています。
一般的には、アミノ酸スコアの高い食品は、肉や魚、卵、牛乳などの動物性食品に多く、肉や魚などの動物性タンパク質と比較すると、米や小麦などに含まれる植物性タンパク質はアミノ酸スコアが低い傾向があります。
できるだけ、アミノ酸スコアの高い食品を選ぶようにしましょう。
ステージ別の食事療法の基準
ポイントの2つめです。
タンパク質は、ただ減らせばいいというものではありません。食事全体のエネルギーを保ちつつ、タンパク質を減らすことが大切です。
腎臓への負担を軽減するために、タンパク質を制限すると、食事からのエネルギーが不足しやすくなります。最も避けるべきパターンは、食事制限によって食欲がなくなって、総消費カロリーが落ちることです。
すると、体が飢餓状態となり、体の一部である筋肉を分解し、不足分を補おうとします。つまり、結果として、タンパク質をたくさん食べたのと同じ状態になり、腎臓を傷めることになるのです。
そのため、タンパク質の不足分は、脂質と炭水化物で補うことが必要となります
エネルギー不足を補うためにできることは?
まず、1日の必要エネルギー量を知っておきましょう。
慢性腎臓病の食事療法ではステージ1~5で共通して、標準体重kg×25~35kcal/日が目安となります。
これは、身体活動量が低いレベル(デスクワークが多い職業など)は25~30kcal、身体活動量が普通のレベル(立ち仕事が多い職業など)は30~35kcal、身体活動量が高いレベル(力仕事が多い職業など)は35kcal~となります。
例えば、「身体活動レベルが普通」で、標準体重が50kgの人であれば、1日の必要エネルギー量は1500~1750kcalを目安とします。
では、エネルギー量が足りなくなりそうな場合、それを補うために、どのような方法があるでしょうか。
例をいくつか挙げておきましょう。
◆1日3回、食事をきちんと食べる
◆1日1回は、油を使った料理を食べる(揚げ物、炒め物、ドレッシングあえなど)
◆市販の高エネルギー補助食品を活用する
◆はるさめなどのでんぷん製品(でんぷん製品はタンパク質を含まない)を食べる
◆菓子類や嗜好品を補食や間食で食べる
卵を例にすると、ゆで卵では77kcalですが、油6gを使って、目玉焼きにすると、132kcalになります。油10g、牛乳20g、砂糖5gを加えて、スクランブルエッグにすると、202kcalになります。
このように調理法を変えることでも、摂取エネルギー量は大きく変化します。いろいろと工夫をしてみましょう。
低タンパク食でお勧めの食材は?(たんぱく質の制限)
最近では、多くの「低タンパク特殊食品」が市販されています。
それらの食品を活用することで、どうしても味気ないものになりがちな食事療法に、バリエーションをつけることができます。
特にお勧めしたいのは、主食(ごはん、パン)を、市販の低タンパク特殊食品に置き換えることです。
「タンパク質95%カット」「タンパク質が1/50」など、さまざまな特殊食品が販売されていますが、種類が多いのはごはんです。そのほか、パンや麺などもあります。
タンパク質というと、肉や魚、卵や牛乳を思い浮かべるかたが多いでしょう。これらの食品には、確かに多くのタンパク質が含まれています。
しかし、あまり知られていませんが、主食となる米や小麦粉にも多くのタンパク質が含まれているのです。
◆ごはん180g(茶わん1杯→エネルギー302kcal、タンパク質4・5g
◆食パン70g(6枚切り1枚)→エネルギー185kcal、タンパク質6・5g
◆ゆでうどん220g(1人前)→エネルギー231kcal、タンパク質5・7g
◆卵60g(Mサイズ1個)→エネルギー91kcal、タンパク質7・4g
このように、ごはんやパンにも、けっこうな量のタンパク質が含まれています。
主食となるごはんや麺、パンからのタンパク質の摂取量が減れば、そのぶんのタンパク質を、肉や魚といった動物性タンパク質で摂取できるようになります。肉や魚が多く摂れるというわけです。
食事自体にも変化がつき、日々の食卓も彩りがあるものとなるでしょう。
つまり、タンパク質が意外に多い主食類を特殊食品に置き換えることで、必須アミノ酸を多く含む食品を増やすことができるのです。
ただし、主食(ごはん、パン)を低タンパク特殊食品に置き換えると、多少費用がかかることは事実です。
とはいえ、食費が倍になるわけではありません(主食代が30%増になるという試算もあります)。自分の体を守り、健康をキープするための必要な投資とお考えいただきたいと思います。
果物を食べてはいけない?(カリウムやリンの制限)
病状が進行すると、カリウムやリンの摂取制限も必要になる場合があります。
果物にはカリウムが多く含まれているため、慢性腎臓病が悪化した患者さんは、果物を控えたほうがよいのです。
アルコールはやめたほうがいい?(お酒の制限)
飲みすぎはいけませんが、アルコールはあまり腎臓に影響を及ぼさないとされています。適量であれば問題ないでしょう。
慢性腎臓病になると、食事制限など、ガマンしなければならないことが増えます。そのため、お酒で多少なりとも息抜きできるなら、食事療法を続けていくうえでも、それは決して悪いことではありません。
食事の楽しみが少なくなったと感じる場合、もしアルコールが好きなかたなら、適量のお酒を飲んでストレスを解消しましょう。
ちなみに、アルコールの適量というのは、アルコール換算で20g程度です。次の量を目安に考えてください。
◆ビール…500ml缶1本(543ml)
◆日本酒…1合弱(159ml)
◆ワイン…グラス2杯(216ml)
◆ウイスキー…ダブル1杯(63ml)
◆焼酎…グラス半分(100ml)
適量のアルコールは血流を促し、健康維持に役立ちます。食前酒として飲めば、食欲増進の効果も期待できるでしょう。
「適量のアルコール摂取は腎機能によい働きかけをする」という研究結果も報告されています。
また、アルコールをまったく飲まない人と比較して、「1週間あたりのアルコール摂取日が多い人ほど腎機能がいい」という報告や、「少量から中等量のアルコール摂取は、腎臓に対して保護的に働く可能性がある」という報告も出されています。
一方で、1日4杯以上のアルコールを摂取すると、慢性腎臓病を発症する可能性が高くなるという結果も出ているので、やはり飲みすぎは禁物です。(以上、日本腎臓学会『エビデンスに基づくCKD診療ガイドライン2013』による)
「休肝日」を少なくとも週に2日は作りましょう。毎日飲み続けることは、腎臓にも害となります。
水分も制限が必要?
水分制限が必要なかたと、そうでないかたがいます。
ステージ1~3までは、原則として、水分制限は必要ありません。水分制限の必要のないかたの場合は、特に夏場の脱水に注意が必要です。
脱水状態になると、体を流れる血液が減り、腎臓への血流量も一時的に減少します。それが、腎臓にとって大きな負担となります。そのため、脱水の起こりやすい夏場は、こまめに水分を補給しましょう。
一方、ステージ4以降になると、水分管理に注意が必要になります。とはいえステージ4以降でも、尿がじゅうぶんに出ている間は問題ありません。
そのまま腎機能が低下していくと、水分調整がうまくできなくなり、尿の量が減ってきます。その状態で水分を過剰にとると、むくみや、肺に水がたまる肺水腫を起こすおそれがあります。
水がたまりやすい人は、次のような特徴があります。
◆塩分摂取が多い人
◆尿タンパクが1日3g以上出ている人
◆なんらかの原因で血清アルブミン値(血液中のタンパク質の一種で、栄養状態の重要な指標)が3・2g/dl以下の人
◆立ち仕事が多い人
また、水がたまりやすい人の特徴として、体重の増減が目立つことがあります。
朝の体重を毎日測っていくと、急に1kg以上も体重が増えているときは、体に水がたまっている可能性が考えられます。
水分制限が必要になるので、担当医の指示に従って水分を調節しましょう。
なお、人工透析(腎臓の機能を人工的に代替する治療)に入ったら、厳格な水分制限が必要になります。
透析を行った直後の体の水分量は、体重の約60%です。このときの体重を「ドライウェイト」といいます。次の透析までの間が中1日なら体重増が3%、中2日なら5%以内になるように、水分量を調節します。
※この原稿は書籍『腎臓病は運動でよくなる!』(東北大学が考案した最強の「腎臓リハビリ」)から一部を抜粋・加筆して掲載しています。


