健診や検査の結果を見るときに気になる「基準値」。日本の厳し過ぎる基準によって、実際には健康の範囲内なのに患者として扱われ、不要な薬の副作用でかえって死亡リスクを高めている場合があると、医師が警鐘を鳴らしています。【解説】大櫛陽一(大櫛医学情報研究所所長・東海大学名誉教授)
解説者のプロフィール

大櫛陽一(おおぐし・よういち)
大櫛医学情報研究所所長・東海大学名誉教授。1971年、大阪大学大学院工学研究科修了。大阪府立成人病センター、大阪府立病院などを経て88年より東海大学医学部教授。2004年、日本総合健診医学会シンポジウムで全国約70万人の健康診断結果から日本初の男女別・年齢別基準範囲を発表。『健康診断「本当の基準値」完全版ハンドブック』など著書多数。
世界基準に逆行するように厳しくなっていく基準値
健診や検査の結果を見るときに気になるのは、自分の数値が「基準値」を超えているかいないかという点でしょう。けれども、その基準値自体が徐々に変わってきていることにお気づきでしょうか。
こういった基準値が、「実際に危険な範囲や、欧米諸国よりかなり低く設定されている」と指摘するのは、長年、健康基準に関する研究をされている東海大学医学部名誉教授の大櫛陽一先生です。
厳し過ぎる基準によって、実際には健康の範囲内なのに患者として扱われ、本来は不要な薬を処方され、副作用でかえって死亡リスクを高めている場合があると、大櫛先生は警鐘を鳴らしています。
基準値の現状と、不要な投薬から身を守る方法を教えていただきました。
[取材・文]医療ジャーナリスト 松崎千佐登
──今の日本の「基準値」は、基本的にどんな点が問題なのでしょうか。
大櫛 いくつか大きな問題があります。
まず、年齢・性別を考慮しないで数値を決めていることです。特にその影響が大きいのが、血圧とコレステロール値です。
例えば、中高年以降は、年を取るほど老化現象として血管の弾力が低下するので、脳や体の隅々に十分な血液を届けるために、高めの血圧が必要になります。
コレステロールは、加齢に伴う炎症を抑えるために増加します。
こうした年齢による当然の変化や、個々人の体質を考慮しないで一律に基準値を決め、薬を処方しているのが今の日本の医療の実態です。
その結果、本来なら健常な人を病人とみなし、投薬によって検査値の数字だけを基準に近づけながら、死亡リスクを増やしているという本末転倒な状況なのです。
さらに、その基準値自体が、全体的に世界基準よりも著しく低く設定されているのも問題です。
基準値を低くすればそれだけ「治療が必要」とされ、多くの薬が使われて製薬会社は莫大な利益が上がります。その利益供与を受ける人が基準値作りに関わっているために、適切な値よりも大幅に低い基準値が設定されているのです。
こうした状況は、もともとは1990年代から欧米で起こり、日本はその影響を受けました。ところがその後、「大幅に低い基準値」の根拠となった恣意的な研究の精査が行われ、欧米では基準値の適正化が進んだのに対し、日本では抜本的な見直しが行われないまま、現在に至っています。
それどころか、特定健診(メタボ健診)でより低い基準値を設けたり、日本高血圧学会が血圧の基準値をさらに引き下げたりと、世界に逆行する動きが続いています。
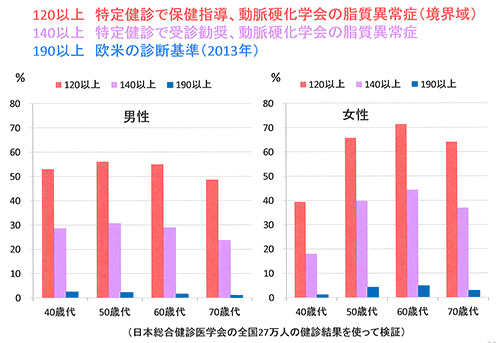
上のグラフは、LDLコレステロールの基準値によってどれぐらい対象者が増えるかを表したものです。50~60代女性で見ると、欧米並みの190mg/dlであれば治療対象者は5%程度ですが、現在の日本の140mg/dlであれば約4割が治療対象、6~7割が指導を受けるレベルです。基準値をいじればいくらでも「病人」はつくり出せるのです。
──7割の人が異常とされるというのは、さすがに健康とされる範囲が狭過ぎる気がしますね。
大櫛 実は、2014年に人間ドック学会がコレステロール関連の基準値を大幅に緩和するガイドラインを出しています。
LDLが男性で178mg/dl、女性は年代別で45歳以上が183mg/dl、65歳以上が190mg/dlと、欧米の基準に近いものでしたが、動脈硬化学会の猛反発を受け、残念ながらトーンダウンしてしまいました。
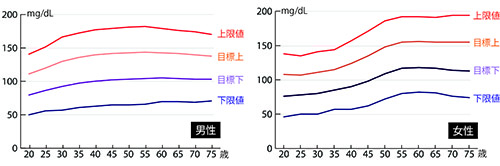
私自身はこのとき人間ドック学会の出してきた基準値は納得のいくものでした。私が2004年に発表した男女別・年齢別の基準範囲(下記)と近いものだったからです。これは、北海道から沖縄まで、日本総合健診医学会所属の全国45施設から計約70万人のデータを集めて分析して策定した基準範囲です。
LDLコレステロールの基準範囲
何より問題なのは、薬には副作用があるということです。コレステロールを薬で下げると、かえって脳出血のリスクが高まり、治療しないでいる人よりも死亡率が高くなることも分かってきました。
コレステロールは細胞膜、特に脳などの神経細胞の膜の材料として不可欠ですし、炎症を抑える副腎皮質ホルモンや性ホルモン、消化液の一種である胆汁、ビタミンDの前駆物質の材料としても重要です。
極めて重要な物質なので、その8割は体内で合成され、2割が食事で供給されます。食事中の量が減れば合成量を増やし、食事中の量が増えれば合成量を減らして適正に調節されることから、2015年に厚生労働省は食事からの摂取基準から上限を撤廃しています。
にもかかわらず、コレステロールを薬で下げようとすれば、うつや認知症も起こしやすくなります。免疫力が下がるので、がんのリスクも高まります。
そもそもコレステロールを悪玉扱いしているのが間違いです。1990年代に、コレステロールは「動脈硬化の元凶」という「濡れ衣」を着せられました。
しかし、その後の多くの研究で、動脈硬化を起こした血管にコレステロールが多いのは、細胞の修復のために集まっていた結果だと明判しています。火事の現場に消防車や救急車が集結したのを犯人扱いしていたようなものなのです。
日本では総コレステロールの正常値は130~219mgとされていますが、220~280mgという境界型から中程度の高コレステロール血症とされる人の死亡率が、最も低いのです。
──では、コレステロールが基準値以上と言われたらどうすればいいですか?
大櫛 コレステロールが問題になるのは、遺伝子の異常で起こる「家族性高コレステロール血症」の人だけです。
そのため、アメリカ内科医学会では、「コレステロールは生涯に1度検査すればよい」としています。190mgを超えていたら遺伝子検査を行いますが、家族性高コレステロール血症でないことが確認されたら放置でなんの問題もありません。
「LDLコレステロールが高いから薬を」と言われても、安易に飲まないことをお勧めします。家族性高コレステロール血症以外の、ただコレステロールが多いだけの人が薬で下げるのはなんのメリットもありません。
血圧を20mm以上薬で下げると死亡率が10倍に増加する
──血圧にも同様の問題があるのですか?
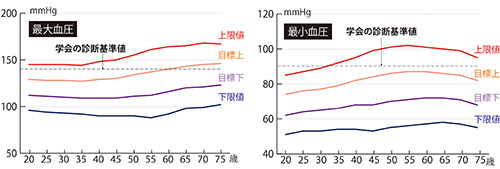
大櫛 私が70万人調査から策定した基準範囲は下にありますが、年齢が高くなるほど、血圧の基準範囲は上がっていきます。かつて最大血圧の基準は「年齢+90mmHg」と言われていた時期がありますが、おおむねそれに近い値です。
一方、2019年に改訂された日本高血圧学会の最新の「高血圧治療ガイドライン(JSH2019)」では、高血圧の診断基準は140/90mmHg以上とする一方、降圧目標は75歳未満で130/80mmHg未満、75歳以上は140/90mmHg未満とされています(家庭で測った場合の基準値は各マイナス5mmHg)。
血圧の基準範囲(男性)
血圧の基準範囲(女性)
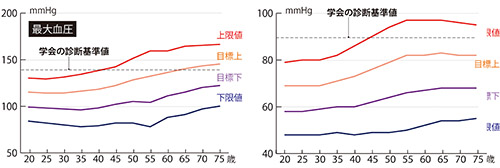
一見、年齢に配慮しているように見えますが、特に高齢者には数値自体が低過ぎます。私の策定した基準範囲と比べると、本来は健常範囲の人でも、多くの場合、「高血圧」と診断されてしまいます。
おまけに本来は適正範囲なのですから、食事や生活だけでJSHの目標値をクリアするのは困難です。ほとんどの人は、生活習慣による改善不能として、降圧剤が処方されてしまうのです。
──本来は下げなくてもよい血圧を降圧剤で下げることによって、どんな弊害が起こりますか。
大櫛 「高血圧はサイレント・キラーと呼ばれ、自覚症状はなくても放置すると心筋梗塞や脳出血のリスクが高まります。だから薬で下げましょう」と説明された人が多いと思います。
しかし、「高血圧」よりも「降圧剤で下げる」ほうが全体の死亡リスクが高い結果が出ていることをぜひ頭に入れておいてください。
血圧の下げ過ぎで、まず脳梗塞(脳の血管が詰まる病気)が起こりやすくなります。
脳梗塞は、加齢とともに増えますが、降圧剤で血圧を下げるとさらにリスクが高まります。血液は、一定の圧で流れていれば固まりにくいのですが、血圧を下げて血流が乱れると、固まりやすくなってしまうからです。
また、血圧を下げることで、ふらつきや転倒が起こり、浴室での事故や卒倒によるケガ、ふらついて交通事故に巻き込まれるなどのリスクも高まります。
男女合わせて2万6000人余りを10年以上追跡して、血圧レベル別に降圧剤を飲んでいる人と飲んでいない人の死亡率を調べたコホート研究(集団を追跡する研究)があります。他の病気や症状がなく、血圧が高いという理由だけで降圧剤を飲んでいた人が対象です。
その結果、180/110mmHg以上というかなり血圧が高い群であっても、降圧剤を飲んでいない人よりも、降圧剤を飲んでいた人の死亡率のほうが5倍も高かったのです。特に、血圧を薬で20mmHg以上下げていた人では、死亡率が10倍にもなりました。
今回、JSHの降圧目標値が引き下げられたことで、20mmHg以上下げようとする過度の投薬が行われることを非常に懸念しています。
──では、高血圧を指摘された場合はどうすればよいのでしょうか。
大櫛 高血圧で注意が必要なのは、すでに心肥大や心不全などが起きているケースです。この場合は緊急避難的に降圧剤を使う必要があります。
それ以外の人は、JSH基準で高血圧と言われても、上記の基準範囲内であれば、血圧を下げる必要はありません。その人の適正値です。
基準範囲を超えていても安易に降圧剤を使わず、「DASH食(※1)」や軽い運動などでの血圧降下を目指しましょう。
「本態性(他に原因となる病気がない)高血圧」と言われても、実際は糖尿病や腎臓病、アルドステロン症(副腎の腫瘍が原因で起こる高血圧)などの病気が原因となっていることもあります。そうした病気の治療が、高血圧の根本的治療なのです。
健診結果は、そのときに基準範囲内であったかどうかを見て終わりにするのではなく、記録して経時変化を見るのが大切です。多少高めでも低めでも、年齢ごとの移動曲線に沿って推移していればあまり心配はいりません。
反対に、基準範囲内であっても移動曲線と明らかに異なる動きを見せたなら、精密検査を受けたほうがよい場合があります。
また、医薬品医療機器総合機構のHP(※2)では、薬品の添付文書を確認できます。一般の方には理解しにくいでしょうが副作用や体の異常に気づきやすくなるので、薬を飲む場合は必ず目を通しましょう。
※1 DASH食:米国立保健研究所が提唱した高血圧患者のための食事療法。塩分を控え、カリウム、カルシウム、マグネシウム、食物繊維、たんぱく質を積極的にとるのが特徴。
※2 医薬品医療機器総合機構URL https://www.pmda.go.jp



