慢性腎臓病は新たな国民病ともいわれています。成人の8人に1人が当てはまり、誰でも罹患するリスクがあるといってよいでしょう。腎臓は「我慢強い臓器」で、よほど悪くならない限り自覚症状として現れてきません。気づいたら透析寸前といったことが起こるのが、腎臓病の怖さなのです。【解説】飯野靖彦(あだち江北メディカルクリニック院長・日本医科大学名誉教授)
解説者のプロフィール

飯野靖彦(いいの・やすひこ)
あだち江北クリニック院長。医療法人社団やよい会理事長。日本医科大学名誉教授。1973年、東京医科歯科大学医学部卒業後、同第二内科入局。横須賀共済病院内科、自治医科大学透析室を経て、ハーバード大学で腎生理学研究に取り組む。東京医科歯科大学腎センターで透析、移植療法を主任として指導した後、98年、日本医科大学教授となり、現在に至る。
成人の8人に1人が当てはまる国民病!
腎臓の障害が慢性的に続く病気を総称して、「慢性腎臓病(CKD)」と呼んでいます。
現在、この慢性腎臓病の患者さんは、国内に1330万人いるとされており、新たな国民病ともいわれています。成人の8人に1人が当てはまるのですから、慢性腎臓病は、誰でも罹患するリスクがあるといってよいでしょう。
慢性腎臓病を放置していると、腎機能が少しずつ低下し、末期腎不全(腎機能が著しく低下した状態)になり、最終的には、透析治療が必要になります。透析患者の数は、年々増えており、2017年には、33万人を超えました(日本透析学会集計による)。
皆さんも、人工透析になったらどうしよう、と心配になると思います。そこで、慢性腎臓病の予防・改善のためのポイントについてお話ししましょう。
まず、腎臓という臓器について解説します。腎臓は、背中側の腰骨の少し上に、左右1個ずつあるこぶし大(約150g)ほどの臓器です(下の図参照)。
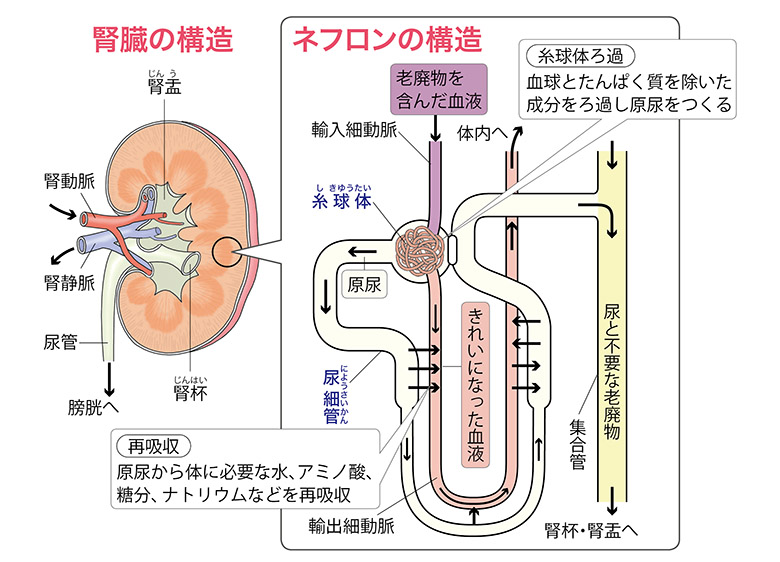
腎臓は、ネフロンと呼ばれる特殊な構造が、約100万個集まってできています。ネフロンは、数本の毛細血管が球状に絡まったろ過装置である「糸球体」と、糸球体からつながる「尿細管」という細長い管の二つから構成されています。
腎臓は小さな臓器ですが、血流量が多く、心臓から送り出される血液量の25%以上が腎臓に流れ込みます。その働きは多岐にわたっています。
まず、血液をろ過して、尿を作ります。ろ過の過程で水分や糖分、ナトリウムなど、体に有益な物質は再吸収され、血液中に戻されます。
一方、クレアチニンや尿素など、不要な老廃物が尿として体外に排出されます。このろ過機能が悪くなると、たんぱくや赤血球が尿中に溶け出したり、体中に老廃物や毒素がたまったりします。
ほかにも、水分量などの体内バランスを取る、血圧を調節する、ホルモンを作るなど、体内環境を一定に保ち、健康を維持するうえで非常に重要な働きをしています。
腎機能が低下すると、さまざまな弊害が生じてきます。
しかし、腎臓は「我慢強い臓器」で、よほど悪くならない限り自覚症状として現れてきません。その結果、病気に気づかないうちに悪化してしまうことが多く、気づいたら透析寸前といったことが起こるのが、腎臓病の怖さなのです。
糖尿病で高血圧だとさらにリスクが高まる!
腎機能の低下を引き起こす原因には、主なものとして次の三つがあります。
❶加齢
❷生活習慣病
❸腎臓自体の病気
加齢によって、腎臓の働きは徐々に衰えていきます。年を取るほど、腎機能は自然に落ちてくるのです。65歳を過ぎたら、腎機能が低下していないかどうか検査値をチェックすることが必要です。
腎臓病を引き起こす生活習慣病の一つが、糖尿病です。糖尿病は、高血糖状態が続く病気です。慢性的な高血糖状態によって、腎臓の糸球体の血管が障害を受けて腎機能が低下し、糖尿病性腎症を発症します。
もう一つが、腎硬化症です。これは、高血圧が続くことで、糸球体やその先の毛細血管の動脈硬化が進む病気です。糖尿病性腎症とともに、年々、増加しています。
慢性腎臓病が進行して、透析に至る人を原因別に分類すると、(1)糖尿病性腎症(39%)、(2)慢性糸球体腎炎(27.8%)、(3)腎硬化症(10.3%)という順になります(日本透析学会調べ2017年)。
糖尿病と高血圧の二つを合わせると、透析患者の5割近くに達します。つまり、糖尿病で血圧が高いと、腎臓を悪くするリスクがそれだけ高いということなのです。
その分、腎機能の数値にも注意を払っておかなければなりません。きちんと検診を受け、数値の変化を確認しておくことが大事です。
(2)の慢性糸球体腎炎は、腎臓自体の病気で、糸球体に慢性的な炎症が起こっている状態を総称して、こう呼んでいます。いろいろある病気のうちでは、IgA腎症が最も多く、半数を占めます。
(詳細は別記事:IgA腎症が最新治療で治せる病気に!を参照)
生活習慣しだいでよくも悪くもなる
慢性腎臓病かどうかの診断基準は、次の二つです。
❶尿検査で尿たんぱくや血尿などがある、もしくは、画像診断で腎臓に障害が認められる。
❷腎臓の働きを示す推算糸球体ろ過量「eGFR」が60未満で、腎機能低下がある。
この条件のいずれか、または、両方が3ヵ月以上続いていると、慢性腎臓病と診断されます。
| 検査項目 | 基準値 |
|---|---|
| クレアチニン(Cre) | 男性 0.6〜1.1(mg/dl) |
| 女性 0.4〜0.8(mg/dl) | |
| アルブミン | 3.9〜5.2(g/dl) |
| 尿素窒素(BUN) | 8〜21(mg/dl) |
| 尿酸 | 2.5〜7.0(mg/dl) |
| カリウム(K) | 3.7〜4.8(mEq/l) |
| カルシウム(Ca) | 8.7〜10.1(mg/dl) |
| リン(P) | 2.8〜4.6(mg/dl) |
| ヘモグロビン(Hb) | 男性 13.0〜17.0(g/dl) |
| 女性 11.3〜15.0(g/dl) | |
| ph | 7.38〜7.42 |
| シスタチンC | 男性 0.63〜0.95(mg/l) |
| 女性 0.56〜0.87(mg/l) |
特に、糖尿病のかたは、同時に「尿アルブミン値」を調べることをお勧めします。尿アルブミン値は、尿たんぱくよりも早く症状を反映します。尿アルブミン値を調べれば、より早期に発見ができるのです。
eGFRを調べるには、血液検査による「血清クレアチニン値」を用いた計算式によって数値を求めます。
(詳細は別記事:定期的な腎機能値のチェックが大切!を参照)
血清クレアチニンとは、血液中にある老廃物の一種です。本来であれば尿へ排出されますが、腎機能が低下すると、尿中に排出されずに血液中にたまっていきます。
そのため、血清クレアチニン値が高いということは、腎臓のろ過や排出がうまくいっていないことを示します。
慢性腎臓病は、その重症度に応じて、ステージ1からステージ5までの段階に分けられています。その指標の一つとなるのが推算糸球体ろ過量、eGFRなのです。
これは、腎臓にどれくらい老廃物を尿へ排出する能力があるかを示す値です。この値が低いほど、腎臓の働きが悪いということになります。
検査の結果、慢性腎臓病と診断されたかたや、その疑いが濃いというかたは、自分の腎臓がどの程度悪くなっているかを知っておくことが非常に大切です。そのステージと進行度の度合いによって、治療方針が変わってくるからです。
いずれにしても、慢性腎臓病においては、早期発見・早期治療が極めて重要です。特にリスクが高い高齢者や、生活習慣病のかたは、腎臓病の指標となる数値のチェックを心がけてください。
また、実際に腎機能が低下してきたり、基準値を超えてきたりしたら、主治医と相談のうえで、しっかりと治療に取り組む必要があります。
腎臓病を治療するうえでの柱は、原因疾患の治療、生活習慣の改善の二つです。
まずは、ご自分の病気の原因を把握しましょう。腎臓自体の病気があるなら、その治療を行うことが先決です。
また、腎臓病は、生活習慣によって、改善もすれば悪化もします。生活習慣病自体が、原因疾患となるケースが非常に多いのです。
早速、今日から積極的に生活を変えていきましょう。それが、あなたが腎臓病になるかどうかを決めるのです。
別記事:腎臓病の食事療法最前線

この記事は『壮快』2019年5月号に掲載されています。